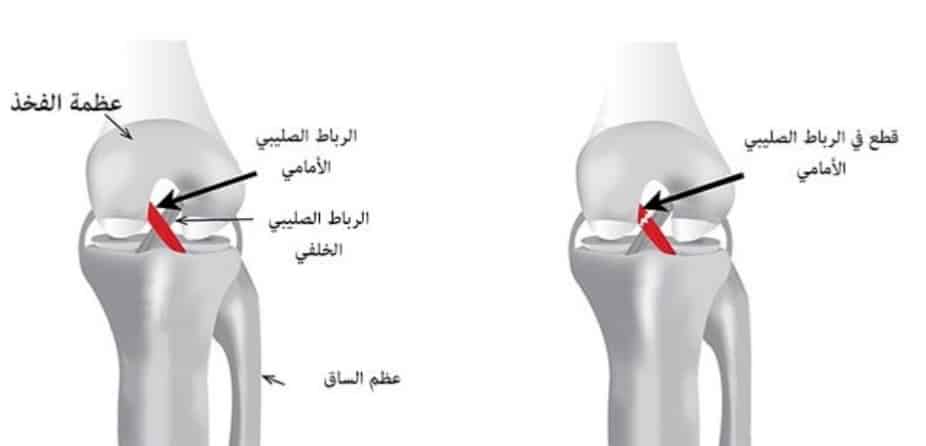
الرباط الصليبي الأمامي هو أحد الأربطة الأساسية في الركبة. يتكون الرباط الصليبي من حزمة من الأنسجة الضامة التي تربط العظام بعضها ببعض. تنشأ الحزمة من الجانب الأمامي من عظمة قصبة الساق وتمتد لتلتصق من الخلف بالنتوء الخارجي لعظمة الفخذ، حيث تربط عظم الفخذ بعظم الساق لتساعد في استقرار الركبة. [1]
يشكل الرباط الصليبي الأمامي ACL والرباط الصليبي الخلفي PCL معًا صليبًا أو علامة X داخل الركبة ويمنع دوران الركبة، كما يمنع حركة قصبة الساق أمام عظمة الفخذ في أثناء الحركة. إن التواءات وتمزق الرباط الصليبي الأمامي هي إصابات شائعة في الركبة ويبلغ معدل حدوثها 68 لكل 100000 في الولايات المتحدة كل عام.(2)
ما هو سبب تمزق الرباط الصليبي؟
يعتبر تمزق الرباط الصليبي الأمامي هو التمزق الأكثر شيوعًا في أربطة الركبة.
يحدث تمزق الرباط الصليبي غالبًا للرياضيين الذين يقومون بألعابِ وقوف وحركة مفاجئة، أو حركة دائرية لتغيير الاتجاه، مثل: كرة القدم، وكرة القدم الأمريكية، والتزلج على المنحدرات الجليدية، وكرة السلة. [3]
مدى شيوع إصابات الرباط الصليبي
لا يوجد أدلة أن عمرًا معينًا أو جنسًا ما أكثر عرضة للإصابة، ولكن يُعتقد أن النساء أكثر عرضة لتمزق الرباط الصليبي الأمامي، وذلك لعدة عوامل.
ترى بعض الدراسات أن النساء تملك أوتار ركبة أضعف من الرجال، وأنهن يستخدمن عضلة الفخذ رباعية الرؤوس بشكل أكبر حين الإبطاء.
حين تُستخدم العضلة رباعية الرؤوس للإبطاء، يتولد ضغط زائد على الرباط الصليبي الأمامي، حيث تعتبر تلك العضلة أقل فعالية في منع الحركة الأمامية لعظمة القصبة، مقارنةً بالعضلة الخلفية للفخذ. عامل آخر يجعل النساء أكثر عرضة للإصابة؛ وهو زيادة تقوّس زاوية الركبة للخارج.
في دراسة حللت فيديو لاعبات، وجدت أن الرياضيات يُقوِّسن الركبة للخارج تقويسًا كبيرًا عند تغيير الاتجاه فجأ؛ ما يولد ضغطًا أكبر على الرباط الصليبي الأمامي. اقتُرِح مؤخرًا أن تأثير الإستروجين على قوة ومرونة الأنسجة ربما يلعب دورًا في إصابة النساء بتمزق الرباط الصليبي. لكن هذا الاقتراح لا يزال قيد التحليل ولم يثبت بعد. [3]
كيف تحدث الإصابة بالرباط الصليبي؟ وما هي الأعراض؟
تحدث الإصابة خلال لعب الرياضات التي تشمل توقفًأ مفاجئًأ، أو قفزًأ مرتفعًأ، أو تغيرًأ سريعًأ في الاتجاهات أو الإبطاء المفاجئ، كما تحدث عند تلقي صدمة للجهة الخارجية للركبة؛ ما يولد ضغطًا زائدًا على أربطة الركبة.
يشكو معظم المرضى من سماع فرقعة مفاجئة، والشعور وكأن الركبة فقدت تماسكها. تشمل الأعراض الأخرى الألم، والتورم، وفقدان القدرة على الحركة، والشعور بألم على طول خط المفصل، وصعوبة الحركة.[3]
تشخيص الإصابة بالفحص البدني
ينبغي أن يشمل الفحص البدني: توقيت الإصابة، وآليتها، وتقييم القدرة على السير، وثبات المفصل، وقوته، وقابليته للحركة، ومعرفة الإصابات الأخرى المحتملة.
تستخدم تمارين مختلفة لاختبار الرباط الصليبي الأمامي، التي تشمل السحب للأمام، واختبار تغير محور الارتكاز، واختبار Lachman.
يجب إجراء هذه الاختبارات حينما يكون هناك اشتباه في إصابة الرباط الصليبي الأمامي. [3]
اختبار السحب للأمام
يستلقي المريض مع ثني ركبته المصابة إلى زاوية 90 درجة، والقدم في وضع مستوٍ (في بعض الأحيان يكون من الأسهل على الطبيب تثبيت قدم المريض بالجلوس عليها، كما هو موضح بالصورة). سيقبض الطبيب على عظمة الساق بكلتا يديه ويسحبها للأمام. إذا تحركت العظمة للأمام، فإن الاختبار إيجابي (أي إن المريض مصاب بقطع في الرباط الصليبي الأمامي). قد يكون من المفيد أيضًا المقارنة مع الركبة غير المصابة لاحتمالية أن يكون لدى المريض تراخٍ غير مرضي بالرباط الصليبي الأمامي . يمتلك هذا الاختبار حساسية عالية في الإصابات المزمنة، ولكن ليس الإصابات الحادة. [3]
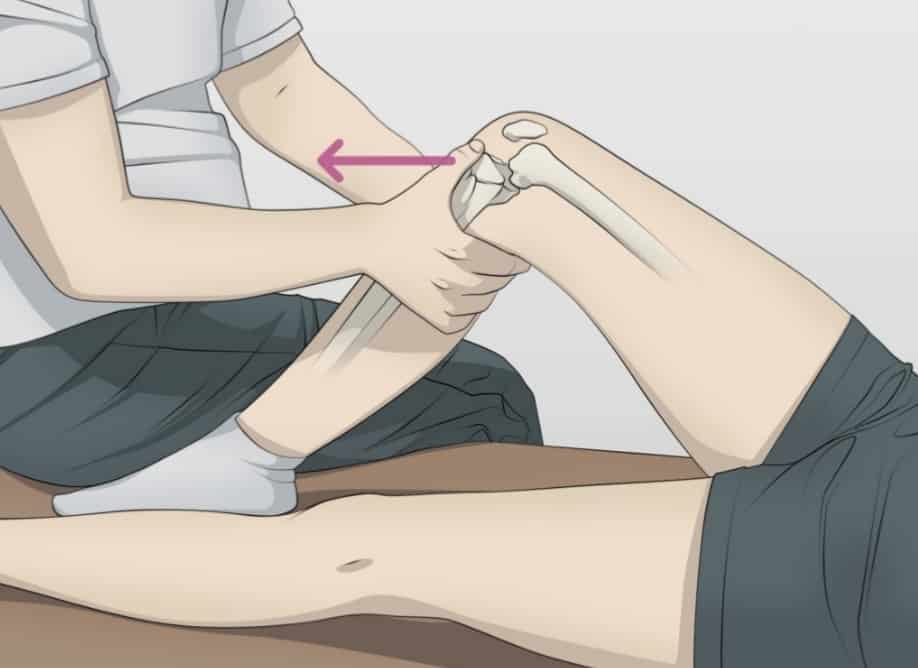
يقوم الطبيب بثبيت قدم المريض، وتحريك القصبة للأمام
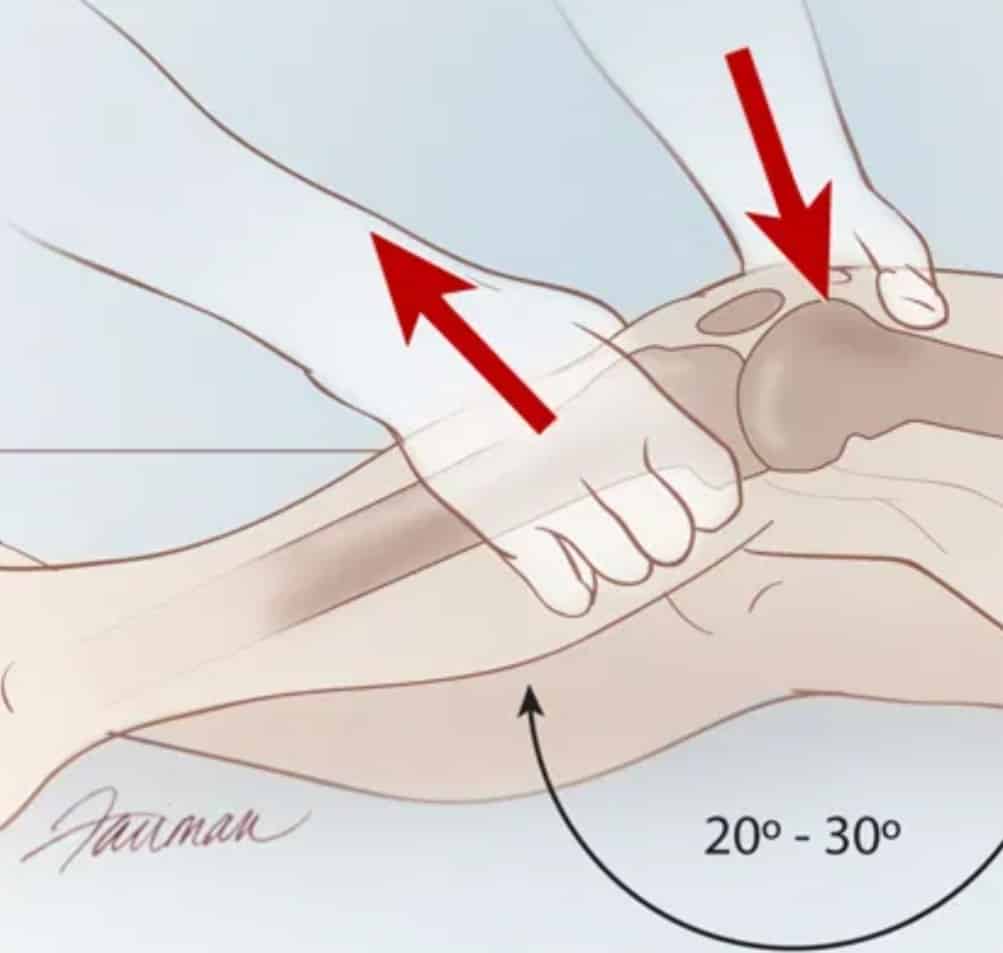
اختبار تغير محور الارتكاز
يكون المريض في وضع الاستلقاء. يجب على الطبيب أن يمسك الجزء السفلي من ساق المريض ويبدأ من الركبة بتمديد وثني الفخذ من 20 إلى 30 درجة. بعد ذلك، يدير الطبيبُ الساق لجهة الداخل بيدٍ ويبدأ في تقويس الركبة للخارج باستخدام اليد الأخرى. في هذا الوضع، يجب ثني الركبة؛ ما يسبب حركة القصبة، وحركة الرباط الصليبي الأمامي في نهاية المطاف من الركبة المصابة. في أثناء ثني الركبة.. إذا كانت قصبة الساق تنخلع للخلف ويمكن للطبيب أن يشعر بطقة؛ فإن هذا يشير إلى أن الاختبار إيجابي.
قد يكون من الصعب إجراء هذا الاختبار في بعض المرضى بسبب الألم، وقد لا يسمح المريض للطبيب بإجراء الاختبار. هذا الاختبار ذو دقة عالية 98% عندما يكون إيجابيًّا، ولكن تبلغ حساسيته 24% بسبب صعوبة التقييم بسبب تألم المريض وعدم تعاونه.
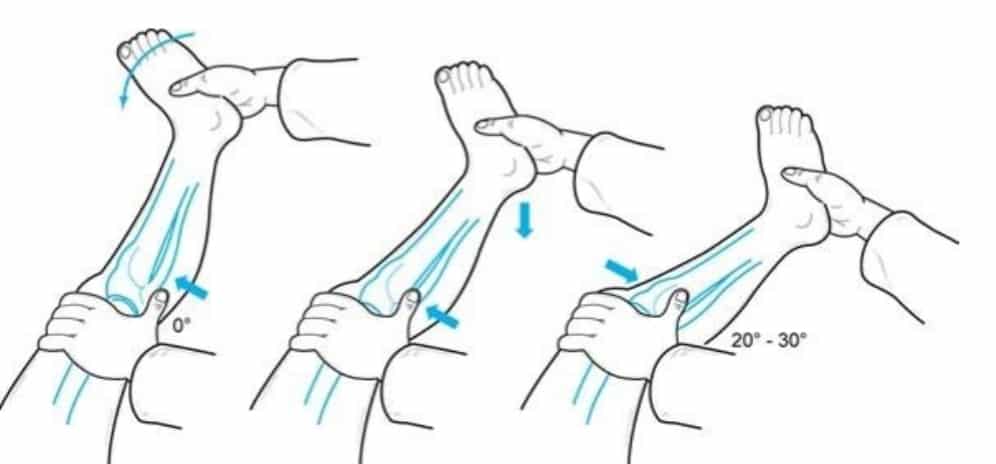
اختبار Lachman
يكون المريض في وضع الاستلقاء مع ثني الركبة حوالي 30 درجة. يجب على الطبيب تثبيت عظم الفخذ بيد والسحب باليد الأخرى في اتجاه الساق. إذا كان هناك زيادة في الحركة الأمامية، فإن نتيجة الاختبار إيجابية.
مرة أخرى، قد يكون من المفيد المقارنة بالجانب غير المصاب. يمتلك هذا الاختبار حساسية 95% وتحديدًا 94% لتمزق الرباط الصليبي الأمامي. [3]
التشخيص بواسطة الأشعة
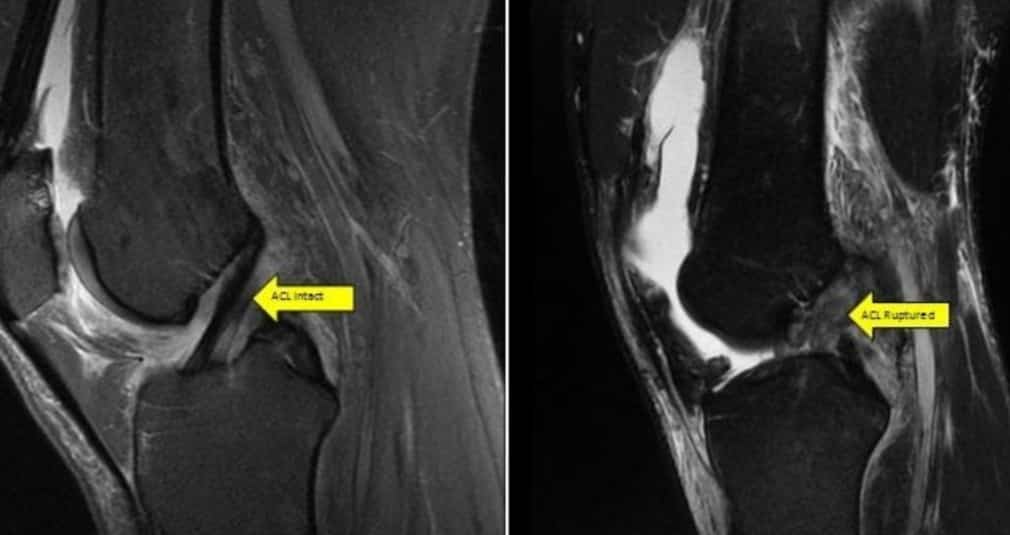
على الرغم من أنه يمكن تشخيص إصابة الرباط الصليبي الأمامي بالفحص البدني، إلا أن غالبًا ما يُستخدم التصوير بالرنين المغناطيسي MRI لتأكيد التشخيص.
التصوير بالرنين المغناطيسي: هو الطريقة الأساسية لتشخيص إصابات الرباط الصليبي الأمامي، وتبلغ حساسيته 86% وخصوصية 95%. يمكن أيضًا إجراء التشخيص باستخدام منظار مفصل الركبة للتفريق بين التمزق الجزئي والكلي، ولتشخيص التمزق المزمن.
يعتبر منظار المفصل هو الأفضل للتشخيص حيث تبلغ حساسيته من 92% إلى 100% وخصوصية 95% إلى 100%. ومع ذلك، نادرًا ما يُستخدم خطوةً أوليةً في التشخيص، حيث إنه تدخّل جراحي ويتطلب التخدير.
في أشعة الرنين يظهر لتمزق الرباط الصليبي الأمامي علامات أولية، وثانوية. تشير العلامات الأولية إلى التغيرات المرتبطة مباشرة بالإصابة في أربطة الركبة، في حين أن العلامات الثانوية هي تغيرات مرتبطة ارتباطًا وثيقًا بإصابة الرباط الصليبي الأمامي.
تشمل العلامات الأولية التورم، وزيادة إشارة الرباط الصليبي الأمامي في صورة الزمن الثاني الموزونة أو صورة كثافة البروتون -كلاهما مراحل من التصوير بالرنين-، وانقطاع الألياف، وتغيير المسارات المتوقعة لحزمة الرباط الصليبي (تغيير خط Blumensaat). عادة ما يحدث التمزق في الجزء الأوسط من الرباط الصليبي، وغالبًا ما تظهر تغيرات الإشارة في ذات المكان وتبدو كثيفة. تشمل العلامات الثانوية تورم النخاع العظمي (بسبب كدمات العظام)، والكسر الثانوي، والإصابة المصاحبة للرباط الجانبي الداخلي ، أو انتقال قصبة الساق للأمام لأكثر من 7 ملم بالنسبة لعظمة الفخذ.
لا تُستخدم الأشعة العادية عمومًا في إصابات الرباط الصليبي الأمامي، ولكنها مفيدة لاستبعاد الكسور أو غيرها من الإصابات العظمية المرتبطة بها. [3]
علاج تمزق الرباط الصليبي الأمامي
يشمل العلاج المبدئي: الراحة، ووضع الثلج والضغط على الركبة المصابة، ورفع الطرف السفلي المصاب. ينبغي على المصاب عدم تحميل أي وزن على الركبة المصابة، ويستخدم العكازات أو الكراسي المتحركة. يمكن تخفيف الألم من خلال وصف بعض الأدوية المسكنة غير السترويدية، ولكن بالتأكيد، تلك الأدوية تؤخذ بحذر، ومع وصف الطبيب المعالج.
يمكن معالجة تمزق الرباط الصليبي الأمامي جراحيًّا أو غير جراحيٍّ طبقًا لشدته. ويحدد خطة العلاج جرَّاح العظام، ثم المعالِج الطبيعي في فترة النقاهة. [3]
العلاج غير الجراحي
عادة ما يكون العلاج غير الجراحي للمرضى الذين لديهم متطلبات وظيفية منخفضة، ويكون تمزق الرباط الصليبي جزئيًّا، كما تعتمد على وقت الإصابة وتقييم الحالة.
المراقبة المستمرة والعلاج من قبل اختصاصيّ العظام والمعالج الطبيعيّ ضروريان، ويحسنان الحالة الوظيفية ويساعدان في استقرارها بعد الإصابة. وتجدر الإشارة إلى أن حوالي نصف المرضى الذين يختارون في البداية المسار غير الجراحي سيختارون فيما بعد الخضوع للعلاج الجراحي. [3]
العلاج الجراحي
يُلجَأ للتدخل الجراحي طبقًا لعدة عوامل، مثل: عمر المريض، الحاجة الوظيفية، طبيعة النشاط الحركي، ووجود إصابات أخرى.
الرياضيون والشباب الذين يقومون بنشاط حركي عادة يلجؤون للعلاج الجراحي. يُعالَج بعض المرضى الآخرين جراحيًّا، مثل المرضى الذين لديهم عدم استقرار مرضي في الركبة، أو لديهم إصابات أخرى.
تتم العملية الجراحية بزرع رقعة نسيجية. في مراجعة منظمة للأوراق البحثية وُجد أن 81 % من المرضى الذين عولجوا بإعادة بناء نسيج الرباط الصليبي الأمامي، عادوا لنشاطهم الرياضي، 65 % من المرضى عادوا لمستواهم الرياضي
السابق للإصابة، و55 % من الرياضيين في المستويات العالية عادوا للرياضة والتسابق الطبيعي.
بالرغم من أن نحو 90% من بين كل المرضى الذين خضعوا للجراحة، عادوا لنشاطهم الطبيعي أو القريب من الطبيعي، إلا أن البعض لا يعودون للرياضة بسبب الخوف من الإصابة مرة أخرى.
العودة للنشاط الطبيعي تختلف من مريض لآخر، ولكن في الغالب يعود المريض بعد من 6 إلى 12 شهرًا بعد العملية الجراحية، طبقًا لنوع النشاط وقدرة المريض. مع ذلك بعض الدراسات تقترح العودة بعد 18 شهرًا من الجراحة، حيث يكون الرباط الصليبي قد أصبح وظيفيًّا تمامًا. (3)
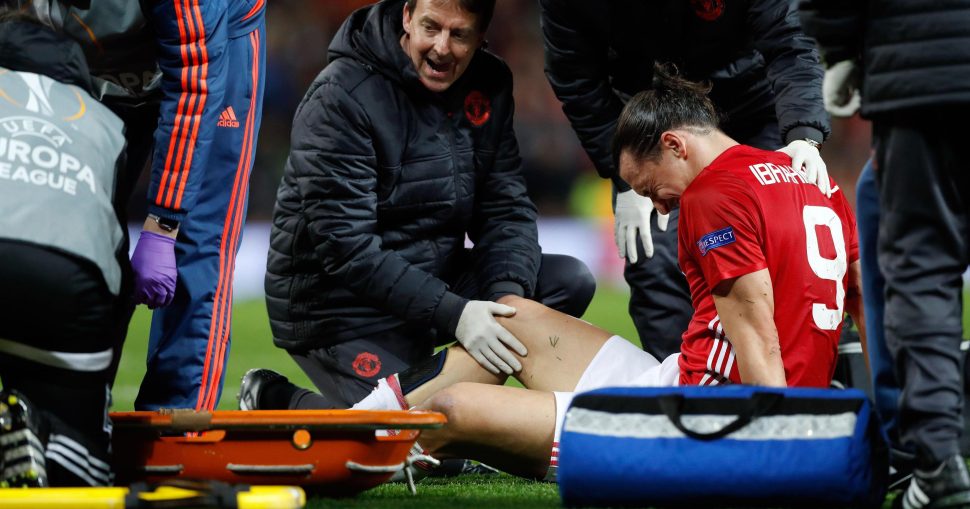
زلاتان إبراهيموفيتش
يعد تمزق الرباط الصليبي من أسوأ الإصابات التي قد يتعرض لها لاعب كرة القدم خلال مسيرته، حيث يمكن للإصابة إيقاف مسيرة اللاعب نهائيًّا. من أشهر اللاعبين الذين تعرضوا لتمزق الرباط الصليبي، كما أنه الأكبر سنًّا في تاريخ الإصابة، الأسد زلاتان إبراهيموفيتش. في موسم 2017-2018 بعد مباراة مانشيستر يونايتد الإنجليزي مع أندرلخت البلجيكي، صرح نادي اليونايتد أن زلاتان تعرض لتمزق مزدوج في الرباط الصليبي، وأعلن أنه سيُعالج جراحيًّا. في 2018 عاد زلاتان للملاعب لكن هذه المرة عاد في الملاعب الأمريكية، التي تعد أقل احتكاكًا وتكتيكًا من الملاعب الإنجليزية. الآن يلعب زلاتان في ميلان الإيطالي. [4]
| الدور | الاسم |
|---|---|
| إعداد | أسماء سليمان |