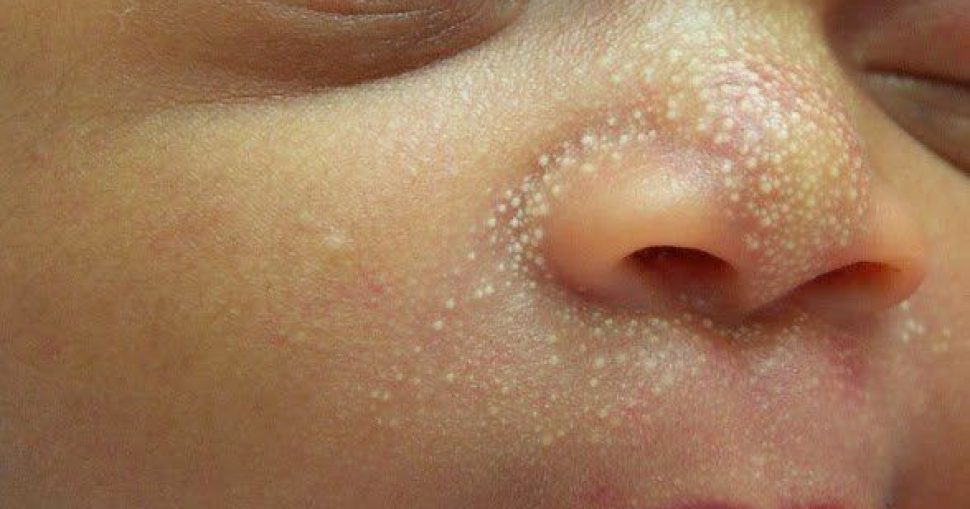
ما هي الدخينات؟
هي نتوءات حميدة، بيضاء، صغيرة، تظهر تحت سطح الجلد مباشرة.
تُصنَّف الدخينات إلى نوعين: ابتدائي وثانوي؛ إذ أنَّ الغالبيَّة العظمى هي من النَّوع الابتدائي، تظهر خلقيًّا عند حديثي الولادة؛ بينما يمكن أن يكون سبب النَّوع الثَّانوي حالة الجلد الكامنة، أو بعض الأدوية، أو الرَّض.
يمكن وصفها بأنَّها بقع حليب أو بذور زيت، يبلغ حجمها عادةً أقلّ من 1mm، ويمكن أن تكون كبيرة مثل 3mm أو أكثر. هي أكثر شيوعًا في الأطفال حديثي الولادة، ولكن يمكن أن تحدث أيضًا في أيِّ سن. [4][1]
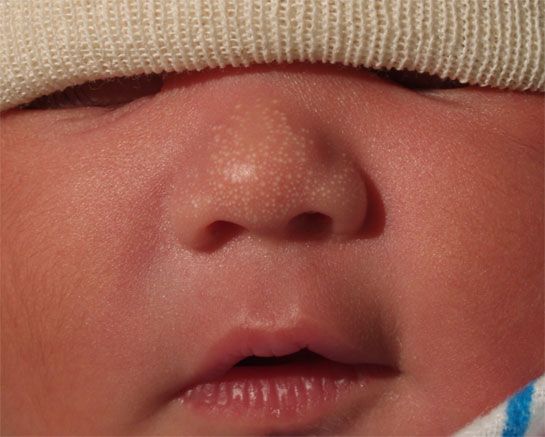
دخينات على أنف طفل حديث الولادة
أنواع الدخينات
تصيب الدخينات الخلقيَّة ما يقارب نصف المواليد الجدد الأصحَّاء، وعادة ما تكون موجودة عند الولادة، على الرُّغم من أنَّها قد تتأخَّر لدى الخُدَّج (الأطفال غير مكتملي النُّضج الذين يولدون مبكِّرًا قبل ٣ أسابيع من موعد الولادة). أكثر أماكن ظهورها هو الوجه؛ حيث يكون الأنف هو الأكثر تضرُّرًا، وتختفي من تلقاء نفسها في غضون أسابيع قليلة.
كذلك يمكن أن تظهر الدخينات المكتسبة الحميدة في الأطفال والبالغين تلقائيًّا، وهي تميل أيضًا في سيرها وتطوُّرها إلى الاستمرار دون علاج. أشيع أماكن ظهورها: على الأجفان، والخدَّين، والجبين، والأعضاء التَّناسليَّة، في الأطفال والبالغين المصابين.
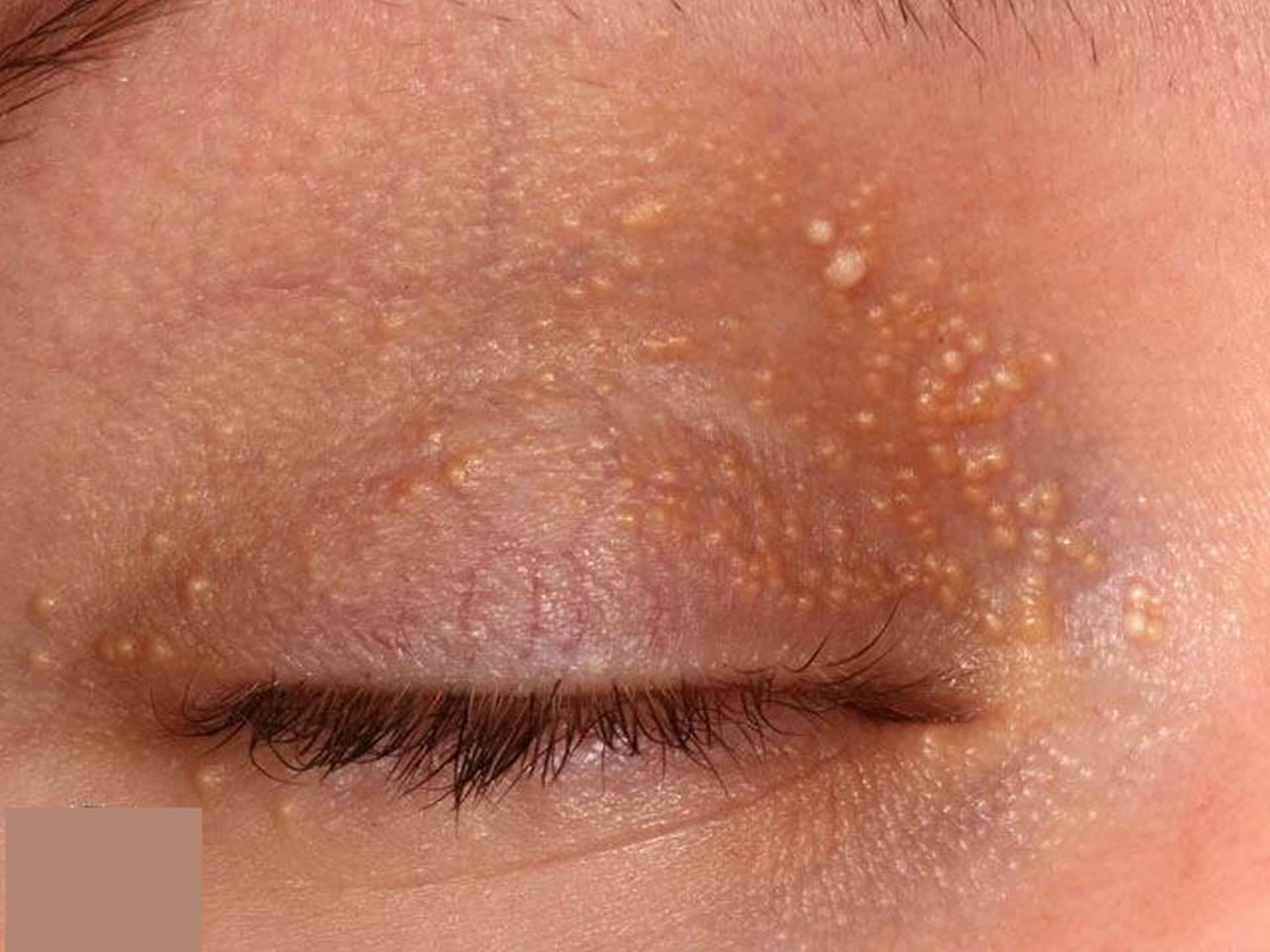
دخينات على الجفن
إنَّ الدخينات النَّاتجة عن الرُّضوض -بعد التَّعرُّض للسَّحجات أو الحروق مثلًا- هي الأكثر شيوعًا في الأطفال. كما تمَّ الإبلاغ عن حالات حدثت نتيجة تطعيم الجلد، وقد ترافق أيضًا بعض أمراض الجلد الحادَّة.[4]
الأسباب
يقوم الجلد بعمليَّة تقشير ذاتيَّة للخلايا القديمة؛ لإفساح المجال أمام الخلايا السَّليمة الجديدة. وعندما لا تجد تلك الخلايا القديمة طريقها إلى السَّطح؛ فإنَّها يمكن أن تتراكم تحت الجلد، وتتصلَّب، مُشكِّلةً مع مرور الوقت أكياسًا صغيرة مملوءة بالكيراتين (الخلايا المتقرِّنة المتقشِّرة)، لينتج ما يُسمَّى «الدخينات».
وتشمل الأسباب الأخرى ما يلي:
- تلف الجلد النَّاجم عن طفح جلدي، أو إصابة، أو التَّعرُّض لأشعَّة الشَّمس.
- استخدام الكورتيكوستيروئيدات على المدى الطَّويل.
- الحالات النَّاجمة عن الجينات، أو استجابات المناعة الذاتيَّة.
عوامل الخطورة للإصابة
كما ذكرنا سابقًا، أنَّ الدخينات شائعة للغاية لدى الأطفال حديثي الولادة؛ ويرجع ذلك إلى حقيقة أنَّ جلد الوليد لا يزال يتعلَّم تقشير خلايا الجلد الميِّتة. على الرُّغم من أنَّها تصيب جميع الأعمار، وكافَّة أنواع البشرة؛ إلَّا أنَّ هناك عوامل معيَّنة ترفع نسبة التَّعرُّض للإصابة بالدخينات، مثل:
- قلَّة النَّظافة، والعناية غير الكافية بالبشرة.
- استخدام مستحضرات التَّجميل ذات الأساس الزَّيتي، أو منتجات العناية بالبشرة التي تسدّ المسام.
- قلَّة النوم.
- الأمراض الجلديَّة؛ مثل: قشرة الرَّأس، والورديَّة.
- استخدام السّتيروئيدات على المدى الطَّويل.[5]
الأعراض
تظهر الدخينات عادةً على أنف الطّفل، أو ذقنه، أو خدَّيه، ولكن يمكن العثور عليها أيضًا في الجذع العلوي والأطراف. قد تظهر نتوءات مماثلة على لثَّات الطّفل، أو على سقف الفم، وهي ما تُعرَف بـِ«لآلئ إبشتين».
في بعض الأحيان يحدث لدى الأطفال أيضًا حب الشَّباب الطُّفولي، والذي يتميَّز بحويصلات حمراء صغيرة، وبثور على الخدَّين، والذَّقن، والجبين، وقد تترافق مع ظهور الدخينات أو بدونها.[2]
التَّشخيص
يمكن للطَّبيب عادةً تشخيص الدخينات فقط من خلال النَّظر إليها، خاصًَّة إذا كان المريض رضيعًا. قد تكون خزعة الجلد مفيدة إذا كان لم يكن واضحًا ما إذا كانت الخرَّاجات هي دخينات، أو حالة جلديَّة أخرى. تُجرَى الخزعة من خلال أخذ قطعة صغيرة من الجلد، وفحصها تحت المجهر.
هل يمكن الوقاية من حدوث الدخينات؟
في غالبيَّة الحالات، لا يمكن الوقاية منها؛ إلَّا أنَّه يمكن زيادة احتماليَّة تجنُّب حدوث الدخينات الثَّانويَّة عن طريق اتِّخاذ الاحتياطات اللازمة لحماية البشرة، مثل:
- التَّقشير.
- تجنُّب التَّعرُّض المفرط لأشعَّة الشَّمس.
- تجنُّب استخدام كريمات أو مراهم الوجه السَّميكة.
ما هو مصير الدخينات وعلاجها؟
عادةً ما تستمرّ بضعة أسابيع لدى الأطفال الرُّضَّع، لتختفي بعدها من تلقاء نفسها، ويمكن أن تستمرّ لفترةٍ أطول في الأطفال الأكبر سنًّا والبالغين. هنالك إمكانيَّة أن تصبح الدخينات الثَّانويَّة دائمة، كما يمكن للنُّدوب النَّاجمة عن العلاج غير السَّليم -مثل محاولة الضَّغط عليها أو كشطها من الوجه- أن تصبح دائمة أيضًا.[1]
العلاجات المنزليَّة ونمط الحياة
لمساعدة بشرة الطّفل على أن تبدو في أفضل حالاتها، جرِّب النَّصائح التَّالية:
- الحفاظ على وجه نظيف للطّفل، بغسله بالماء الدَّافئ والصَّابون يوميًّا.
- تجفيف وجه الطّفل برفق.
- تجنُّب قرص أو تنقية النُّتوءات؛ لأنَّها تسبِّب في المزيد من التَّهيُّج أو العدوى.
- الابتعاد عن تطبيق المستحضرات أو الزُّيوت على وجه الطّفل، فهي ليست فكرة جيِّدة.[2]
في النِّهاية، يجب مراجعة الطَّبيب عند ملاحظة أيّ احمرار أو تورُّم؛ حيث يصف العلاج إمَّا بكريم مناسب، أو يلجأ -ببعض الحالات- إلى إزالتها عن طريق تقطيع قمم الخرَّاجات الفرديَّة بشفرة معقَّمة، أو إبرة، والضَّغط عليها. [3]